Le Blog Santé
Consultez notre blog dédié à la santé et à celle de votre famille : dernières informations santé, nos nouveaux produits, nos enquêtes !

La peau est l’enveloppe de notre corps qui isole et protège l’organisme du milieu extérieur. Lorsque survient une lésion de cette enveloppe - plaie, brûlure, écorchure… - le corps enclenche un phénomène naturel : la cicatrisation. La cicatrisation représente un processus de réparation complexe durant lequel l’organisme doit arrêter l’hémorragie, protéger et assainir, et refermer la plaie. Le tissu lésé doit se reconstituer de la façon la plus proche possible du tissu d’origine. Selon la profondeur de la plaie, on parle de lésions superficielles (épiderme) ou de lésions profondes (derme et hypoderme).
Cicatrisation des lésions superficielles
Même lorsque la partie centrale d’une lésion superficielle s’enfonce jusque dans le derme, les cellules épidermiques superficielles situées sur les bords de la plaie sont en général que légèrement endommagées. C’est le cas des abrasions, écorchures, griffures, etc. et des brûlures mineures.
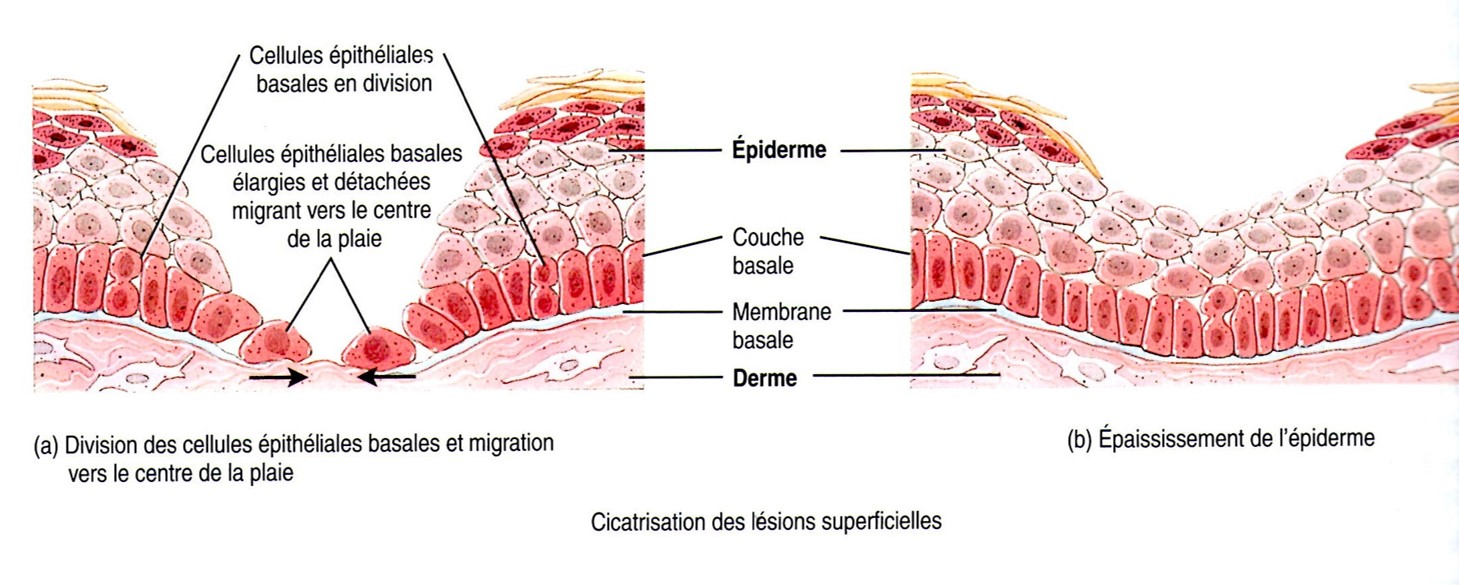
1. Les cellules basales de l’épiderme entourant la plaie se détachent de la membrane basale. Elles grossissent et migrent vers le centre de la lésion pour combler l’espace.
2. Quand les cellules des bords opposés de la plaie se rencontrent, une réponse cellulaire, l’inhibition de contact, arrête leur progression. La migration cesse complètement lorsque tous les côtés de chaque cellule entrent en contact avec d’autres cellules de l’épiderme.
3. Tandis que les cellules basales de l’épiderme migrent, une hormone appelée facteur de croissance épidermique (EGF) stimule la division des cellules souches basales pour remplacer celles qui ont migré dans la plaie. Les cellules basales épidermiques déplacées se divisent pour produire de nouvelles couches et épaississent ainsi l’épiderme régénéré.
La régénération, ou remplacement de l’épiderme détruit par le même type de tissu, aboutit à une réparation permanente de l’épiderme.
Pour aider à la cicatrisation des lésions superficielles, nos crèmes à base de miel de manuka (crème de protection et crème hydratation intense) sont particulièrement efficaces et recommandées. Pour tout savoir sur le miel de manuka que nous utilisons dans nos produits, n'hésitez pas à consulter le billet de blog le concernant.
Cicatrisation des lésions profondes
Lors de lésions profondes (derme et hypoderme), le processus de réparation est plus complexe parce que plusieurs couches de tissu sont abîmées. Il entraîne la formation de tissu cicatriciel aux propriétés très proches du tissu cutané d'origine.
Elle s’effectue en 4 phases :
- La phase de coagulation
- La phase inflammatoire et de détersion
- La phase de prolifération (ou bourgeonnement)
- La phase de maturation
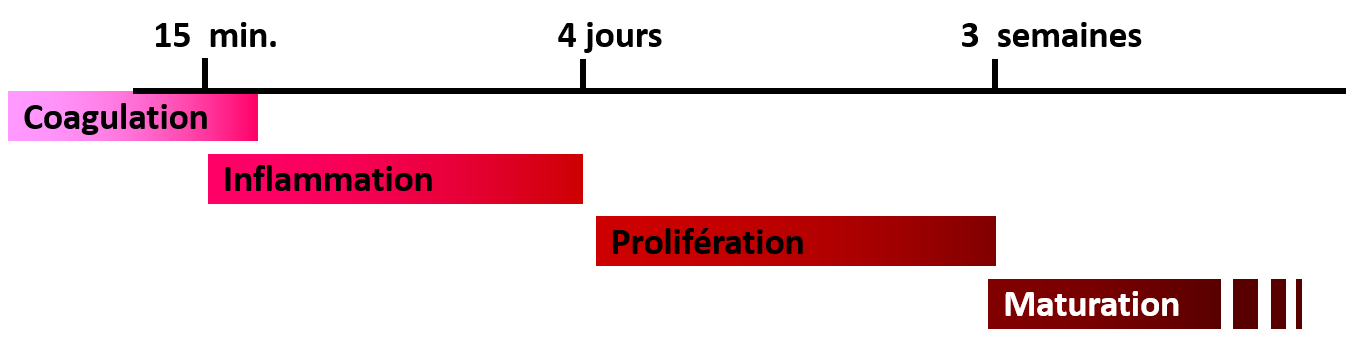
Temps moyens de cicatrisation.
La phase de coagulation
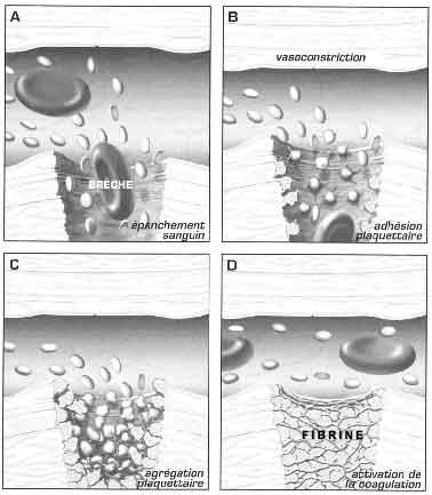
La phase inflammatoire
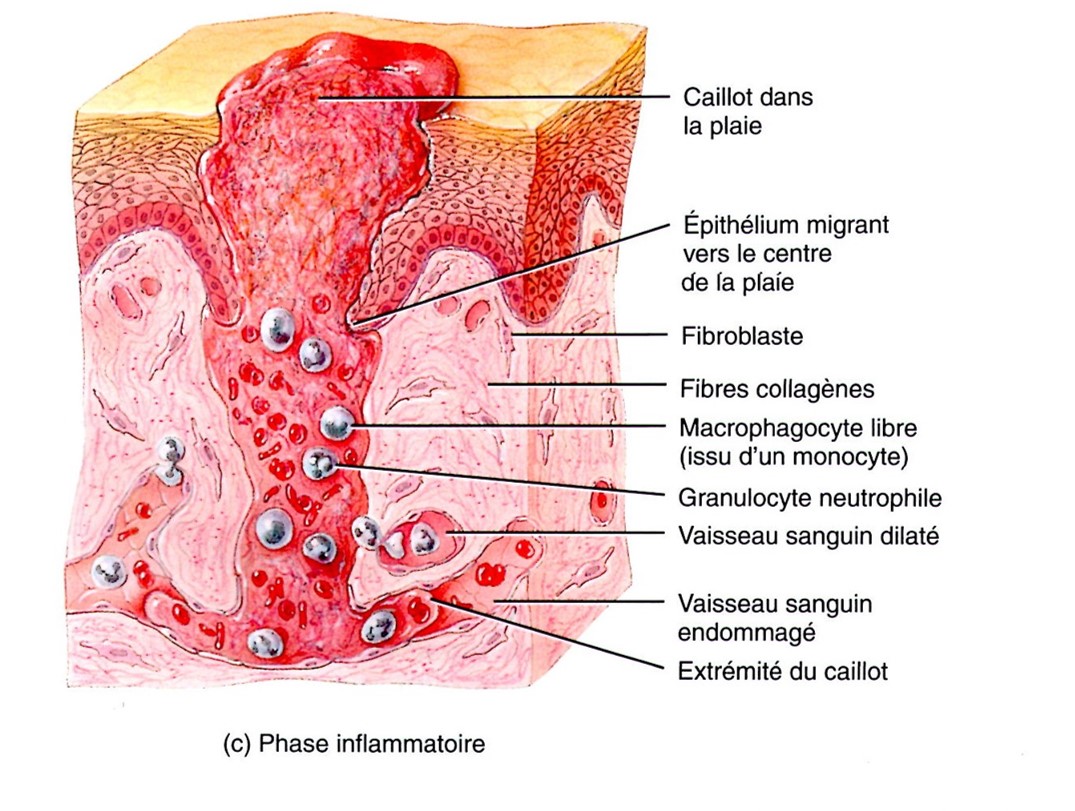
Cette phase permet l'élimination de l'agent agresseur et des débris cellulaires (détersion, ou nettoyage de la plaie).
Quel que soit le type de plaie, la cicatrisation commence toujours par l'apparition de phénomènes inflammatoires précoces : la vasodilatation (liés à la rougeur - érythème - et à la chaleur) et l’accroissement de la perméabilité vasculaire.
1. Immédiatement après le traumatisme, on observe un œdème des tissus. La coagulation est induite par activation de la thrombokinase qui est libérée. Il en résulte la formation de fibrine.
2. Quelques minutes plus tard, débute l'exsudation qui va assurer : défense contre l'infection et détersion de la plaie. Les plaquettes, enfermées dans le caillot, libèrent des facteurs de croissance au niveau du site de la blessure et attirent les cellules inflammatoires.
3. Puis, c’est au tour des monocytes et des macrophages d’intervenir. Ils vont orchestrer les étapes de réparation des tissus en phagocytant les tissus nécrotiques, corps étrangers et bactéries et, en stimulant la croissance des nouveaux vaisseaux (néoangiogenèse), la croissance des fibroblastes et la prolifération des kératinocytes.
Ainsi, la phagocytose élimine tissus nécrosés et autres débris tissulaires, germes et toxines, tandis qu'en parallèle elle stimule la croissance de tissus neufs. La nature est quand même bien faite, non ?
La phase de prolifération, ou bourgeonnement
Le caillot se transforme en croûte. Les cellules épithéliales se massent dessous pour fermer la plaie.
Les fibroblastes migrent le long de filaments de fibrine et commencent à synthétiser du tissu cicatriciel (composé de fibres de collagène et de glycoprotéines) tandis que les vaisseaux sanguins abîmés se régénèrent.
Le tissu qui remplit la plaie pendant cette phase est appelé tissu de granulation.
Elle se caractérise par une croissance importante des cellules épithéliales sous la croûte, le dépôt désordonné de fibres de collagènes par les fibroblastes et la poursuite de la régénération des vaisseaux sanguins.
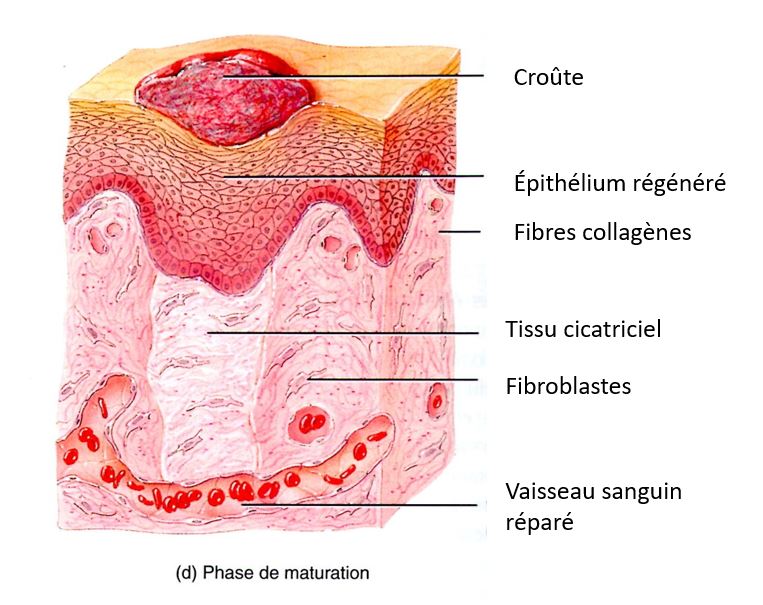
La phase de maturation
C’est la phase de remodelage cicatriciel avec contraction des berges par les myofibroblastes et organisation des fibres de collagène qui s’étaient placées au hasard.
La production de collagène diminue (sinon le résultat serait une formation de Chéloïde), le nombre des fibroblastes diminue, les vaisseaux sanguins reviennent à la normale et la résistance augmente. La croûte tombe dès que l’épiderme a retrouvé son épaisseur normale.
C’est la phase la plus longue : la cicatrice nécessite entre 6 et 24 mois pour se consolider. Au début la plaie se rétracte sous l’influence des myofibroblastes. Puis, en s’appauvrissant progressivement en eau et en contenant de moins en moins de vaisseaux, le tissu de granulation va devenir plus ferme. Mais il ne sera jamais aussi fort que le tissu qu’il remplace et les risques de récidive sont élevés pendant la période jusqu'à cicatrisation totale.
Pour conclure, il faut savoir que certaines cicatrices ne régressent pas spontanément et peuvent être invalidantes pour le "patient" tant sur le plan esthétique que fonctionnel. Pour aider à l'atténuation des cicatrices, éviter la formation de chéloïdes, assouplir la cicatrice, etc., notre gel de silicone enrichi à la vitamine E Eurogel Plus® ainsi que les pansements au gel de silicone Europatch® sont particulièrement recommandés.
Voilà, maintenant vous êtes devenu incollable sur la cicatrisation et ses différents processus. Et comme vous avez lu cet article jusqu'ici, c'est que vous l'avez trouvé intéressant donc n'hésitez pas à le partager sur les réseaux sociaux !
À bientôt !
Source : les fonctions de la peau et cicatrisation, par DOILLON Claire, PARE Amélie et Pierre LUDIG.
Commentaires à propos de l'article : ""
Connectez-vous ou inscrivez-vous maintenant pour commenter :
CONNECTEZ-VOUS !
Vous êtes déjà client ?
Connectez-vous pour accèder à votre compte et retrouver tous vos avantages.
Inscrivez-vous !
Saisissez votre adresse e-mail pour créer votre compte.